De meilleurs soins,des économies et une industrie de pointe en modernisant l’hôpital
« Série noire à l’hôpital » dans Challenges, « Les urgences hospitalières en surchauffe » dans Le Monde, « Vichy, les urgences de l’hôpital au bord de la rupture » sur FranceTVinfo, « Saint-Brieuc. Mais pourquoi les urgences de l’hôpital saturent-elles ? » dans Ouest-France. Mayotte, Paris ou Toulouse, le constat est unanime : l’hôpital implose, le personnel n’en peut plus, les urgences saturent, on pointe le manque de moyens et de personnel, l’Etat qui fait des économies et le nombre de lits qui diminue. Et ce n’est pas spécifique à la France, évidemment, le problème se présente partout, sur tous les continents et généralement de manière encore plus prégnante qu’en France. Comme toujours, lorsqu’un diagnostic devient réflexe, il faut commencer par s’en méfier. Car le problème de l’hôpital moderne n’est pas posé dans les bons termes.
On croit qu’il manque des bras alors qu’il manque surtout une organisation adaptée à la médecine d’aujourd’hui. On croit qu’il faut ajouter des moyens alors qu’il faudrait d’abord cesser d’en employer une part considérable de la mauvaise manière. On croit que l’hôpital souffre d’un défaut de volume, alors qu’il souffre avant tout d’un défaut de conception. En fait, c’est contre-intuitif, mais il faut MOINS de personnel et MOINS de lits, parce que c’est ça qui surcharge les services…
Il faut oser le dire, même si cela heurte
L’hôpital n’a pas seulement trop peu de personnel, il a aussi, bien souvent, trop de personnel là où il n’en faudrait pas autant. Non pas parce que les gens seraient inutiles, mais parce qu’une part trop importante du travail humain est encore affectée à des tâches annexes, répétitives, administratives, à des circuits d’information trop lourds, à des manipulations techniques qui relèvent davantage de l’archaïsme organisationnel que du soin proprement dit. Ce qui grève la qualité de vie au travail et les salaires, dilués dans la masse. Dès lors, plus on ajoute de monde dans une organisation mal pensée, plus on dilue les fonctions, plus on écrase les salaires, plus on multiplie les points de passage, les interfaces, les manipulations, les attentes, les erreurs possibles, et plus on éloigne les soignants du malade. Ce que l’on présente comme une pénurie est donc souvent autre chose : une mauvaise orientation de la ressource humaine. Ajouter du personnel ne fait qu’augmenter exponentiellement la charge de travail. Plus de personnel, c’est plus d’infections nosocomiales, qui représentent aujourd’hui 6 % des patients hospitaliers, c’est plus de trafic dans les couloirs, c’est une asepsie moins maîtrisée, c’est plus de risques d’erreurs diverses, y compris de diagnostic, qui représentent déjà un quart des décès, sans compter la part de ceux condamnés à vivre avec des séquelles (et pour le tiers des bons diagnostics, le traitement appliqué est inadapté ou toxique).
 Il résulte de tout ceci que plus les services sont surchargés et plus il y a d’erreurs qui nécessitent d’être réparées, pas seulement médicales. Surutilisé, brutalisé, le matériel est mis à rude épreuve et manque, induisant du stress, source de nouvelles tensions. C’est un cercle infernal qui repose sur un constat unique : l’hôpital a un fonctionnement inadapté au développement technologique qu’il a connu en quelques décennies. La performance des soins a littéralement explosé alors que le fonctionnement des services, malgré l’intégration de ces nouvelles circonstances, reste fondamentalement identique à lui-même, à ce qu’il était il y a longtemps, trop longtemps. Or ce temps humain mal employé n’a rien d’abstrait. C’est du temps pris au patient. C’est du temps qui n’est pas consacré à observer, à expliquer, à rassurer, à accompagner. C’est du temps mangé par des logiciels lents, des doubles saisies, des recherches inutiles, des protocoles qui ne communiquent pas bien entre eux, des habitudes qui ont survécu au progrès technique sans jamais être réellement reconstruites. Il faut donc inverser le raisonnement : moderniser l’hôpital ne consiste pas à déshumaniser le soin, mais à rendre au soin sa part humaine en retirant aux soignants tout ce qui n’exige pas leur humanité. Plus une machine prend en charge ce qui peut être fait automatiquement, plus le soignant peut se consacrer à ce qu’aucune machine ne sait faire correctement : comprendre une inquiétude, percevoir une fragilité, expliquer une situation, adapter humainement une conduite, calmer une angoisse. L’automatisation intelligente n’est pas l’ennemie du soin, elle est la condition pour la refocalisation tranquillisée du soignant sur son patient, tout en améliorant la qualité des soins et le confort pour ce dernier.
Il résulte de tout ceci que plus les services sont surchargés et plus il y a d’erreurs qui nécessitent d’être réparées, pas seulement médicales. Surutilisé, brutalisé, le matériel est mis à rude épreuve et manque, induisant du stress, source de nouvelles tensions. C’est un cercle infernal qui repose sur un constat unique : l’hôpital a un fonctionnement inadapté au développement technologique qu’il a connu en quelques décennies. La performance des soins a littéralement explosé alors que le fonctionnement des services, malgré l’intégration de ces nouvelles circonstances, reste fondamentalement identique à lui-même, à ce qu’il était il y a longtemps, trop longtemps. Or ce temps humain mal employé n’a rien d’abstrait. C’est du temps pris au patient. C’est du temps qui n’est pas consacré à observer, à expliquer, à rassurer, à accompagner. C’est du temps mangé par des logiciels lents, des doubles saisies, des recherches inutiles, des protocoles qui ne communiquent pas bien entre eux, des habitudes qui ont survécu au progrès technique sans jamais être réellement reconstruites. Il faut donc inverser le raisonnement : moderniser l’hôpital ne consiste pas à déshumaniser le soin, mais à rendre au soin sa part humaine en retirant aux soignants tout ce qui n’exige pas leur humanité. Plus une machine prend en charge ce qui peut être fait automatiquement, plus le soignant peut se consacrer à ce qu’aucune machine ne sait faire correctement : comprendre une inquiétude, percevoir une fragilité, expliquer une situation, adapter humainement une conduite, calmer une angoisse. L’automatisation intelligente n’est pas l’ennemie du soin, elle est la condition pour la refocalisation tranquillisée du soignant sur son patient, tout en améliorant la qualité des soins et le confort pour ce dernier.
La médecine a profondément évolué
 L’hôpital du futur, à l’image de l’outil de production industriel, ne sera pas seulement plus efficace, il sera plus apaisé. C’est une idée importante, parce qu’elle va à rebours de l’image que nous nous faisons encore trop souvent de la performance. Nous continuons à confondre agitation et efficacité, vitesse visible et productivité réelle, tension permanente et qualité. Or un système archaïque est toujours nerveux, encombré, saturé, brouillon. On y court beaucoup, on y répète, on y transporte, on y attend, on y cherche, on y recommence. Cette agitation est souvent prise pour de l’engagement, alors qu’elle est le symptôme d’une mauvaise organisation. Un système avancé, lui, n’est pas inerte, mais il est calme. Sûr de lui, de son fonctionnement, il est lisible. Il place les bonnes personnes au bon endroit, au bon moment, avec les bons outils, pour les bonnes tâches. Il y a moins de passages inutiles, moins de manipulations, moins de couloirs surchargés, moins de stress parasite, l’environnement est plus propre, mieux rangé, plus fiable. On n’y perd pas de l’énergie à compenser les défauts du système. Et c’est justement cette baisse de l’agitation qui permet une montée en qualité.
L’hôpital du futur, à l’image de l’outil de production industriel, ne sera pas seulement plus efficace, il sera plus apaisé. C’est une idée importante, parce qu’elle va à rebours de l’image que nous nous faisons encore trop souvent de la performance. Nous continuons à confondre agitation et efficacité, vitesse visible et productivité réelle, tension permanente et qualité. Or un système archaïque est toujours nerveux, encombré, saturé, brouillon. On y court beaucoup, on y répète, on y transporte, on y attend, on y cherche, on y recommence. Cette agitation est souvent prise pour de l’engagement, alors qu’elle est le symptôme d’une mauvaise organisation. Un système avancé, lui, n’est pas inerte, mais il est calme. Sûr de lui, de son fonctionnement, il est lisible. Il place les bonnes personnes au bon endroit, au bon moment, avec les bons outils, pour les bonnes tâches. Il y a moins de passages inutiles, moins de manipulations, moins de couloirs surchargés, moins de stress parasite, l’environnement est plus propre, mieux rangé, plus fiable. On n’y perd pas de l’énergie à compenser les défauts du système. Et c’est justement cette baisse de l’agitation qui permet une montée en qualité.
Il y a 50 ans, sans soutenir qu’on allait à l’hôpital pour y mourir, la science médicale était telle que le séjour était long et douloureux et qu’on y mourrait prématurément quand même bien plus souvent qu’aujourd’hui. Les technologies et les connaissances disponibles faisaient que l’empathie et la patience soignaient le patient autant que la science médicale. En quelques décennies l’état de l’art a littéralement explosé. On meurt moins, on guérit bien plus de choses. Grâce à des machineries qui valent des millions et des traitements high-tech, on survit des années, souvent avec une bien meilleure qualité de vie. Mais si ce progrès est humainement fantastique, tout ceci a un coût aussi bien financier qu’économique. Les coûts de la santé d’un individu au long de sa vie, à espérance de vie équivalente, sont infiniment supérieurs, parce que, aussi cynique cela soit-il, mourir ne coûte pas cher. Notre société d’économie développée a fait le choix pertinent de placer l’humain au-dessus des contraintes que de le soigner peut engendrer. Il a été décidé de tout faire pour soigner au mieux, repousser les limites de l’espérance de vie et en France ça marche, on vit vieux et plutôt en bonne santé.
Nouveaux soins, nouvelles technologies, nouveaux problèmes
Les opportunités médicales se multipliant, de nouvelles questions émergent avec de nouvelles sources de problèmes. La gestion des flux de patients plus nombreux bénéficiant de soins plus complexes, les formations du personnel à l’équipement technologique et à la progression de la médecine au gré des avancées qui émergent exponentiellement. Mais il faut ici bien hiérarchiser le raisonnement. Le premier sujet n’est pas l’argent. Le premier sujet, c’est le patient. Derrière l’erreur médicale, il n’y a pas d’abord un surcoût pour la Sécurité sociale. Il y a quelqu’un qui souffre plus qu’il ne devrait, plus longtemps qu’il ne devrait, parfois à cause du système censé le soigner. Il y a une pathologie qui progresse alors qu’elle aurait pu être arrêtée plus tôt. Il y a un traitement qui détériore au lieu de guérir. Il y a une infection attrapée à l’hôpital. Il y a un parcours qui se complique, une douleur qui se prolonge, un inconfort qui s’ajoute à la maladie. Dans une société avancée, la santé n’est donc pas une variable comptable à contenir. La question n’est pas de savoir si les soins coûtent trop cher. La question est de savoir si chacun reçoit le soin juste, au bon moment, dans les meilleures conditions possibles, avec le moins de souffrance évitable. La baisse des coûts ne vient qu’ensuite, comme la conséquence mécanique d’un système qui cesse de dysfonctionner, de patauger, de mal soigner une part de ce qu’il prétend soigner.
C’est pour cela que la santé du XXIe siècle sera à la fois plus performante et moins chère. Cela paraît contre-intuitif si l’on regarde seulement le prix unitaire des machines ou celui de certains traitements. Mais raisonner ainsi revient à regarder un composant d’un ensemble mécanique au lieu de regarder le mécanisme dans sa globalité. Un diagnostic assisté par l’intelligence artificielle qui vise juste plus tôt, c’est un traitement commencé plus tôt, donc plus efficace, souvent plus léger, plus court et moins pénible. Moins d’erreurs de diagnostic, c’est moins d’erreurs de traitement. Moins d’erreurs de traitement, c’est moins de complications. Des traitements calculés ou au moins assistés par l’IA, intégrant bien mieux les incompatibilités et les interactions, c’est moins de cocktails toxiques involontaires. Des séjours plus courts, c’est moins d’exposition aux infections nosocomiales. Et moins d’intervenants autour du patient pour des tâches qui pourraient être autrement prises en charge, c’est moins de risques supplémentaires, moins de désordre, moins d’agitation, donc un environnement de soin globalement meilleur.Toute cette complexité exclut de plus en plus le hasard et impose une rigueur de plus en plus conséquente et difficile à maintenir en état de stress. Et ce d’autant que si les moyens financiers consacrés à la santé ont explosé, ils ont surtout servi à l’acquisition des nouvelles technologies et sont ainsi bien loin d’avoir suivi l’explosion des coûts, mettant sous pression économique les services. Le stress physique s’ajoute au stress économique qui s’ajoute au stress psychologique, la fatigue s’installe, la tension monte…
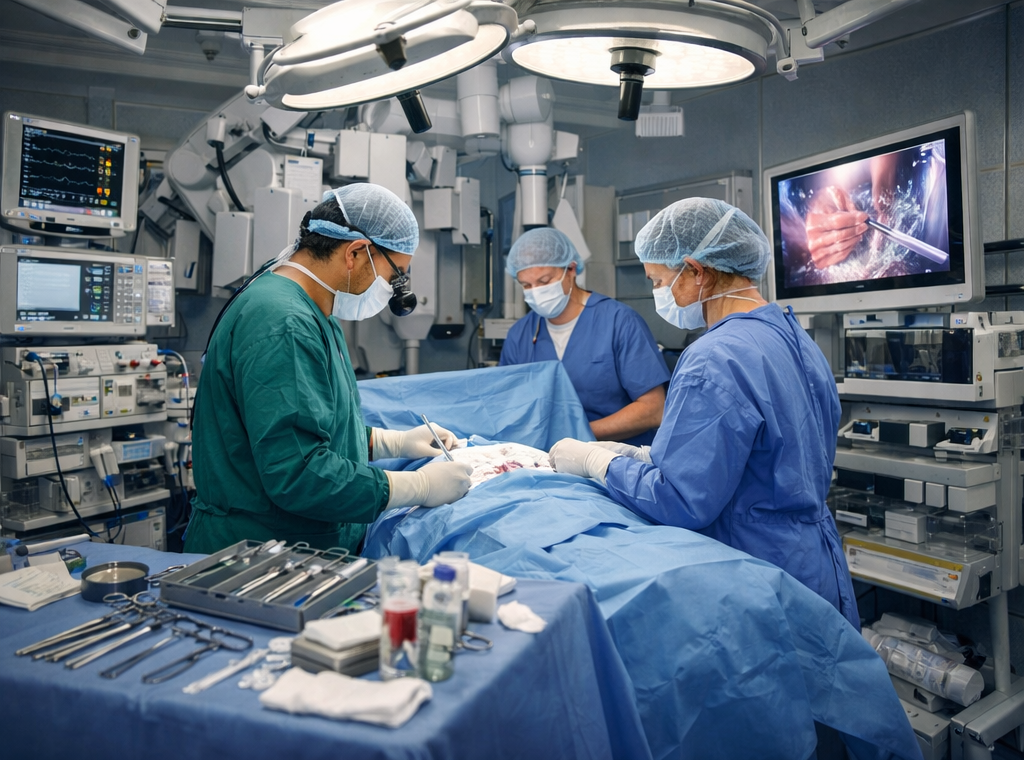 Il faut bien voir ce que cela signifie : la médecine moderne devient de plus en plus performante non parce qu’elle multiplie les gestes, mais parce qu’elle réduit l’incertitude. Elle devient meilleure parce qu’elle devient plus juste. Elle cesse progressivement d’être une médecine qui compense ses approximations par du temps, de l’hospitalisation longue et de la lourdeur organisationnelle. Elle devient une médecine de précision. Et cette précision a un effet double. D’un côté elle améliore très directement le confort du patient, qui souffre moins, attend moins, subit moins de complications et guérit mieux. De l’autre elle réduit la masse de soins inutiles, évitables, mal orientés ou trop lourds, donc le coût global du système. Même un traitement très cher peut devenir économiquement supérieur s’il évite des mois ou des années de soins plus lourds, de rechutes, de dépendance, d’invalidité ou de désocialisation. Là encore, le vrai sujet n’est pas le prix instantané de l’acte, mais la trajectoire qu’il permet d’éviter. Bien que le taux de bon diagnostic n’ait eu de cesse de s’améliorer au fil de l’Histoire de la médecine moderne, le champ de la connaissance s’étendant sans cesse il devient de plus en plus difficile pour un médecin de faire le choix devant le nombre d’options face à son patient. Il doit pourtant faire un choix et ainsi décider de la voie à suivre pour le traitement. 90% des pathologies diagnosticables aujourd’hui sont issues de découvertes du 20e siècle, et même de la fin du 20e siècle. Au début du siècle le praticien n’avait que le choix de se tromper le moins possible, sachant qu’il n’avait même pas de moyen de lutte contre les infections. Alors qu’aujourd’hui il doit se tromper le moins possible pour faire coller le diagnostic à la diversité de traitements possibles efficaces.
Il faut bien voir ce que cela signifie : la médecine moderne devient de plus en plus performante non parce qu’elle multiplie les gestes, mais parce qu’elle réduit l’incertitude. Elle devient meilleure parce qu’elle devient plus juste. Elle cesse progressivement d’être une médecine qui compense ses approximations par du temps, de l’hospitalisation longue et de la lourdeur organisationnelle. Elle devient une médecine de précision. Et cette précision a un effet double. D’un côté elle améliore très directement le confort du patient, qui souffre moins, attend moins, subit moins de complications et guérit mieux. De l’autre elle réduit la masse de soins inutiles, évitables, mal orientés ou trop lourds, donc le coût global du système. Même un traitement très cher peut devenir économiquement supérieur s’il évite des mois ou des années de soins plus lourds, de rechutes, de dépendance, d’invalidité ou de désocialisation. Là encore, le vrai sujet n’est pas le prix instantané de l’acte, mais la trajectoire qu’il permet d’éviter. Bien que le taux de bon diagnostic n’ait eu de cesse de s’améliorer au fil de l’Histoire de la médecine moderne, le champ de la connaissance s’étendant sans cesse il devient de plus en plus difficile pour un médecin de faire le choix devant le nombre d’options face à son patient. Il doit pourtant faire un choix et ainsi décider de la voie à suivre pour le traitement. 90% des pathologies diagnosticables aujourd’hui sont issues de découvertes du 20e siècle, et même de la fin du 20e siècle. Au début du siècle le praticien n’avait que le choix de se tromper le moins possible, sachant qu’il n’avait même pas de moyen de lutte contre les infections. Alors qu’aujourd’hui il doit se tromper le moins possible pour faire coller le diagnostic à la diversité de traitements possibles efficaces.
Un monde d’optimisation
Tout cela implique évidemment d’adapter les technologies des services aux technologies médicales. Il n’est pas cohérent de disposer d’équipements de diagnostic ou de traitement de très haut niveau tout en conservant autour d’eux une organisation de faible niveau technique. Si l’on est capable de faire de la médecine de précision, il faut aussi une chaîne de prise en charge de précision. Dès l’accueil, l’identification du patient, l’ouverture du dossier, la récupération des données utiles, la préparation des actes, certains gestes répétitifs, la circulation de l’information, la coordination des intervenants, tout cela doit être repensé. L’infirmier ou l’infirmière ne doit pas passer son temps à faire ce qu’une machine peut faire plus vite, plus sûrement, avec moins de douleur pour le patient. Il ou elle doit être recentré sur ce qu’aucune machine ne fait correctement : la présence, le discernement humain, la relation, l’adaptation sensible à la situation réelle.
L’optimisation du parcours de soins ouvre ici un champ immense. Des robots pour réaliser les prises de sang ou la pose de perfusions. Ils sont plus rapides, plus précis et moins douloureux, en fait, on ne sent même rien du tout et le temps que mettrait une personne à tenter de réaliser la piqure, la machine a terminé. Ces machines ne relèvent donc pas du gadget, mais bien de l’optimisation du temps humain et du confort patient. L’identification automatique du patient, l’appel immédiat des bonnes données au bon endroit, la préparation plus sûre de certains traitements, la baisse des manipulations inutiles, la diminution du temps perdu à chercher ou ressaisir, tout cela, mis bout à bout, représente non seulement des minutes récupérées par patient, mais une baisse massive du stress, une meilleure disponibilité des soignants, une réduction des erreurs et, au total, un hôpital beaucoup plus calme. Le gain ne se mesure pas seulement en équivalents temps plein, il se mesure aussi en qualité d’ambiance, en lisibilité du travail, en baisse de la tension inutile. Or cette qualité d’ambiance n’a rien d’accessoire : un hôpital apaisé est un hôpital où l’on soigne mieux parce que l’on y pense mieux, l’on y agit mieux, l’on y coordonne mieux.
La modernisation ne s’arrête pas d’ailleurs au bâtiment hospitalier lui-même. Une partie importante des patients n’a tout simplement rien à faire dans une structure aussi lourde, parce qu’ils ne reçoivent aucun soin nécessitant réellement un plateau hospitalier. L’hospitalisation à domicile, lorsqu’elle est possible, doit être développée bien davantage. Elle réduit les risques infectieux, améliore le confort du patient, libère des lits, réserve l’hôpital à ce qui justifie réellement sa lourdeur technique et permet une réallocation plus intelligente des ressources humaines. De même, l’élargissement raisonné de certaines prérogatives infirmières, la télémédecine, les cabines de santé ou de soins en pharmacie ou dans les territoires sous-dotés participent du même mouvement : mettre chaque patient au bon niveau de prise en charge, en respectant le principe élémentaire de subsidiarité, au lieu de faire converger vers l’hôpital des flux qui n’ont pas à y entrer. Là encore, on ne diminue pas la qualité du soin, on l’ajuste à son bon niveau, ce qui est tout autre chose.
Et c’est ici que l’on rejoint l’autre dimension du sujet, trop rarement mise en avant. La modernisation de l’hôpital n’est pas seulement une réforme du système de santé. C’est une véritable révolution industrielle. Robotique médicale avancée, matériaux biocompatibles de très haut niveau, capteurs, intelligence artificielle, équipements de diagnostic, systèmes automatisés, dispositifs de télémédecine, objets de suivi, interfaces patient, logistique de précision : l’ensemble dessine une filière de haute technologique à forte valeur ajoutée. Une filière qui tire vers le haut l’industrie, l’ingénierie, les matériaux, le logiciel, la recherche, la formation, la qualité productive en général. Autrement dit, ce que l’on présente encore trop souvent comme une dépense est aussi un moteur de sophistication économique. L’hôpital rénové ne soigne pas seulement mieux, il pousse tout un pan de l’économie à monter en gamme.
Bactéries tueuses
Le voyage lointain devenu trivial qui nous amène des superbactéries. L’abondance de médicaments désormais capables de sauver même lorsque la vie ne tient plus à grand-chose. L’utilisation massive d’antibiotiques et de produits d’entretien puissants. La présence quasi constante dans l’environnement d’antibiotiques en raison de l’élevage moderne. La multiplication des visites ou des séjours dans le cadre d’un traitement de longue durée. Tous ces composants récents de l’Histoire médicale sont à l’origine de nouvelles souches de bactéries, des « superbactéries » (venues d’ailleurs) et/ou « multirésistantes » (issues du milieu hospitalier). Eventuellement les mêmes que celles que l’on trouve chez soi, mais qui se sont adaptées à l’environnement hospitalier hostile pour elles. Ces bactéries mutantes qui se sont adaptées aux antibiotiques, deviennent si résistantes que les produits de nettoyage classiques ne leur font tout simplement rien, eau de Javel, solution de Dakin, ne sont au mieux pour elles que de vivifiants menus de petit déjeuner. Et plus on nettoie l’environnement et plus on tue de bactéries normalement résistantes, laissant la place aux souches mutantes qui peuvent alors s’épanouir tranquillement. Et ce d’autant que tout ne peut être aseptisé. Une sonde endoscopique, par exemple, est une caméra, qui ne résistera pas à une trop grande chaleur. On peut donc la stériliser, pas l’aseptiser.
Et si plus aucun médicament ni aucun produit de nettoyage utilisable sans à avoir besoin de fermer l’étage durant une semaine pour que des personnes en scaphandre désinfectent tout et ensuite laisser le temps aux vapeurs de disparaître ne les tuent, eh bien ça nous donne des dizaines de milliers de gens malades qu’il faut traiter et même des milliers de morts chaque année, rien que de ces infections d’origine nosocomiale. Comme souvent, le débat public regarde donc le problème à l’envers. Il imagine qu’il faut ajouter toujours plus de moyens pour maintenir debout un système usé, alors qu’il faut surtout reconstruire ce système pour qu’il produise davantage de santé avec moins d’erreurs, moins de séjours inutiles, moins de complications, moins d’encombrement humain sur des tâches secondaires et moins d’agitation improductive. Ce n’est pas une logique d’austérité. C’est une logique d’intelligence. Ce n’est pas faire moins de médecine. C’est cesser de gaspiller des ressources humaines rares dans des fonctions que la technique peut absorber, afin de revaloriser ce qui doit rester humain.
L’hôpital du futur ne sera donc pas celui qui aura le plus de personnel, le plus de lits et le plus de couloirs saturés. Ce sera celui qui aura le mieux compris qu’en médecine moderne la vraie performance consiste à réduire l’erreur, raccourcir les parcours, mieux orienter les compétences, automatiser l’archaïsme, protéger le patient et rendre aux soignants leur vrai rôle. On y soignera mieux, on y souffrira moins, on y guérira plus vite, et pour cette raison même cela coûtera moins cher. Non pas parce qu’on aura cherché à économiser sur la santé, mais parce qu’on aura enfin cessé de confondre abondance de moyens et intelligence du système. La véritable modernité hospitalière n’est pas celle d’un hôpital suréquipé et fébrile. C’est celle d’un hôpital puissant, précis et apaisé.
Adapter les technologies des services aux technologies médicales
Le champ d’investigation pour l’optimisation du parcours de soins (et donc non pas seulement des coûts, mais aussi le confort du patient) est conséquemment très vaste. L’erreur de diagnostic entraîne le patient plus loin dans la maladie et la souffrance. Le traitement inadapté est susceptible d’ajouter de la pathologie à la pathologie. Une fois sur la bonne voie, le traitement pourrait être plus long et plus complexe que ce qu’il aurait dû être initialement et même amener à des séquelles, voire la mort. Et plus le séjour est long et fréquent à l’hôpital et plus le risque de contamination nosocomiale augmente et donc les risques pour le patient. Les gains économiques pour le système de santé sont en dizaines de milliards, mais aussi sur le monde du travail, sensible à l’absentéisme, la maladie de longue durée, le turn-over des salariés qui engendre une instabilité des compétences. Au niveau macro-économique, sans même parler de l’humain, l’optimisation, c’est vraiment beaucoup d’argent, c’est de la croissance en jeu.
Pour ce faire, il y a de quoi intervenir à plusieurs niveaux. Il faudrait automatiser la prise en charge, fournir des moyens technologiques avancés aux personnels en place, comme des robots pour les prises de sang et l’implantation des perfusions. Où un robot met 15 secondes sans aucune douleur dans des conditions d’asepsie optimales, l’infirmier met plusieurs minutes, tapote, tâtonne, éventuellement fait mal et pendant ce temps il ne fait pas autre chose pour son patient. De même pour l’installation informatique. Un jour, aux urgences, le logiciel qui tournait sur l’ordinateur, je me serais cru en 98. Un tableau catégoriel avec des tas de fiches, de sous-fiches, d’onglets… pour trouver l’information, là encore au bas mot une minute en râlant. 4 ou 5 personnes l’ont utilisé avec divers comportements : « excusez-moi, l’ordi est un peu lent », « pfff, il a de la peine ce soir », « voyons voir, c’est où ? »…
Il faut moderniser tout ça, le rendre automatique. « Informatiser » ne signifie pas dématérialiser les papiers en les numérisant. Informatiser, c’est automatiser, réduire le temps de travail humain. Et ça sans compromission sur le contact humain et moins de stress pour le personnel et moins d’attente pour le patient avec une meilleure qualité de prise en charge ! Du côté du médecin, déjà aujourd’hui un ordinateur de diagnostic laissé seul avec un patient fait mieux qu’un médecin, les deux ensemble médecin et son ordinateur, frisent les 100%. Et réduire le taux d’erreur de diagnostic, c’est une économie considérable pour la Sécu, c’est moins de patients à traiter, c’est moins de souffrances pour la population. C’est des séjours de moins longue durée, donc moins de risques de contamination et moins de coûts, plus de confort. L’explication en est simple : l’ordinateur est capable d’explorer des milliers de voies instantanément. Le médecin constate un symptôme, l’ordinateur est capable de comparer des milliers de pathologies susceptibles d’y correspondre, à vitesse informatique, y compris celles auxquelles le médecin n’a jamais été confronté. L’ordinateur est aussi capable de poser des questions que le médecin n’aurait pas forcément eu l’idée de poser. Les compétences du médecin sont ainsi exploitées à leur maximum. En optimisant ainsi, à tous les niveaux, on peut gagner facilement jusqu’à plusieurs dizaines de minutes par patient tout en ayant un meilleur contact humain avec lui et de l’autre générer une industrie de pointe pour fabriquer ces machines. Et on pourrait alors sans problème diminuer sensiblement le taux de personnel, désengorger les hôpitaux et réaliser des économies substantielles sur le coût de la santé.
Des possibilités externes de modernisation existent aussi
On peut aussi développer l’hospitalisation à domicile, qui a l’avantage de générer de nouveaux secteurs. Un tiers des patients hospitalisés n’a rien à faire à l’hôpital, parce qu’il ne reçoit aucun soin qui nécessite une infrastructure hospitalière. Si nécessaire un lit médical est fourni, mais les soins sont apportés par du personnel infirmier libéral. Et ce d’autant qu’il est envisageable d’augmenter aisément les prérogatives du personnel infirmier, qui ne sont pas éloignées de celles du médecin. Le système existe depuis la nuit des temps et fonctionne parfaitement, il n’est donc pas à créer, juste à développer. Le patient à domicile prend moins le risque d’une infection nosocomiale, il est dans son environnement, son intimité et n’occupe pas inutilement des infrastructures très coûteuses. C’est donc la voie à préférer si elle n’induit pas l’isolement du patient condamné à attendre seul l’unique visite de l’infirmière, de l’aide-soignante et l’assistante à domicile. Mine de rien, dans un hôpital il y a du mouvement, en cas de besoin on presse le bouton et une aide-soignante vient s’occuper de nous. Seul à la maison n’est pas tenable. Et si nous avions des « familles d’accueil » pour les patients isolés ?
On peut aussi développer la cabine de santé et/ou de soins, en télémédecine, ce qui ouvre de nouvelles perspectives. Les pharmacies ferment les unes après les autres dans les campagnes. Bien qu’aujourd’hui elles ne remplissent plus de rôle particulier qui ne pourrait être dématérialisé, leur maintien offre des avantages sociaux considérables. La pharmacie est apparue avec la médication chimique. Les pharmaciens fabriquaient alors leurs propres médicaments et aujourd’hui encore bien des produits sont issus de cette époque. Aujourd’hui, les pharmacies ne sont plus que des « épiceries à médicaments ». Bien sûr, elles distillent du conseil, mais rien qui ne justifie une présence physique, de la téléconférence le ferait aussi. Néanmoins, elles sont un repère social, une infrastructure villageoise rassurante, leur maintien est donc avantageux sociétalement. Des cabines de santé dans les pharmacies, raccordées à une centrale de médecins payés par un organisme appartenant aux pharmaciens, ce qui pérenniserait leur implantation en limitant leur risque de faillite par la diversification, leur apporterait un nouveau rôle. A côté de la possibilité de vacciner et de réaliser des bilans de médication, la possibilité de soigner la bobologie en télémédecine ferait d’elles un support médical performant qui mettrait tout simplement fin à la désertification médicale. Un nouveau marché industriel de pointe avec le déploiement de la télémédecine et la fabrication de ces cabines de santé, donc de nouveaux emplois de bonne qualité. Une industrie de pointe à très forte valeur ajoutée exploitant des technologies dans lesquelles la France est championne du monde.
Il y a 6000 pharmacies qui ont fait faillite ces dernières années dans les campagnes, faute de débouchés. Alors que les de plus en plus rares cabinets médicaux ainsi que les urgences sont saturés. Une partie de la réponse se trouve indubitablement dans la télémédecine et la multiplication des infirmiers·ères libéraux·ales avec leur élévation en prérogatives. Infirmiers·ères comme pharmaciens·nes ont leurs compétences euphémisées afin de préserver le pré carré médical. Mais si les médecins montent en capacité grâce à l’intelligence artificielle, leurs compétences peuvent être mieux reconnues (et éventuellement augmentées, comme c’est le cas aujourd’hui) et exploitées. Aujourd’hui, on compose le 15 pour être conseillé et orienté, avec la cabine de santé, on pourrait être directement soigné s’il ne s’agit que d’une prescription et réorienté uniquement si nécessaire. Vous appelez le 15, on vous oriente vers l’hôpital ou le généraliste, l’intervention est perdue si le médecin qui vous a répondu avait eu l’opportunité de vous soigner directement au lieu de vous envoyer saturer le cabinet médical ou les urgences à des kilomètres de là. Vous entrez dans la cabine de soins, au lieu de vous orienter, le médecin vous aide à établir le diagnostic et soit il vous oriente vers votre généraliste ou l’hôpital, soit il émet une ordonnance qui est directement transmise au comptoir de la pharmacie. Le temps que vous sortiez de la cabine votre ordonnance est prête sur le comptoir. La pharmacie pourrait également avoir un robot de préparation, comme j’en ai vu en Suisse. Ce qui permet d’avoir moins de personnel et donc de réduire les charges pour renforcer également la stabilité de la pharmacie et même de délivrer les médicaments les jours de fermeture, se faire soigner entièrement automatiquement par une cabine de santé, qui envoie l’ordonnance, et le robot de la pharmacie vous distribue vos médicaments dans la foulée.
Une autre solution consiste à ne pas tomber malade avec la médecine prédictive, rendue possible par l’intelligence artificielle.
Augmenter le nombre de médecins pour soulager les urgences
Pour avoir des médecins en campagne, il suffirait de créer un second numerus clausus, au-dessous de celui existant, dédié aux campagnes. Concrètement, le numerus clausus principal est réduit au nombre nécessaire de médecins en zone urbaine. Deux voies s’ouvrent alors pour devenir médecin, selon des règles à établir, par sélection à l’examen ou volontairement. Celui qui choisit le numerus clausus principal s’installera librement où il veut et fera la spécialisation qu’il souhaite. Celui qui opte pour le numerus clausus complémentaire ne peut s’inscrire que moyennant l’obligation de s’installer sur un territoire librement choisi sur une liste préétablie en fonction des besoins. En échange, l’Etat pourrait le rémunérer durant ses études et ensuite lui garantir un revenu confortable une fois installé. De sorte que les études médicales seraient alors plus accessibles ce qui réduirait l’inégalité au passage et rendrait les études plus sexy. Les études de médecine sont extrêmement dures, pour quelqu’un de petite condition, c’est quasiment inaccessible, offrir une voie confortable pourrait susciter des vocations. Il y a pire dans la vie que d’être salarié durant ses études puis ensuite avoir un revenu garanti en campagne de 5000 €. Améliorer la désirabilité en favorisant l’accessibilité aux études et donc clairement une méthode pour multiplier le nombre de médecins. Il existe déjà un dispositif permettant d’assister les étudiants en médecine. Mais il n’y a pas de contrainte d’installation en contre-partie et ce système est largement insuffisant, l’étudiant de petite condition mène une vie harassante, décourageante. Il s’agirait véritablement d’offrir des conditions confortables, un vrai salaire et l’intégralité des études gratuites, l’étudiant n’a qu’à étudier, c’est tout. Avec la contre-partie de son installation en un lieu désertifié.







